El ser humano en su evolución ha desarrollado un complejo sistema hemostático diseñado para mantener la sangre en estado líquido y a su vez preparado para reaccionar ante cualquier pérdida sanguínea causada por una lesión vascular repentina.
Hoy en nuestro episodio de “Moléculas para el mundo” les hablamos desde el torrente sanguíneo y tenemos el honor de contar con nosotros a unas invitadas muy especiales.
Presentadora: Hola plaquetas ¿qué tal estáis?
Plaquetas: ¡Muy bien! Estamos muy contentas de estar en el programa, pero te avisamos de que no podemos estar mucho tiempo paradas.
Presentadora: ¿Qué sois en realidad? No os parecéis en nada a una célula típica.
Plaquetas: Somos “trozos” de células con autonomía propia que patrullamos continuamente por el torrente sanguíneo.
Presentadora: Parece un poco surrealista eso de que sois trozos celulares, ¿no?
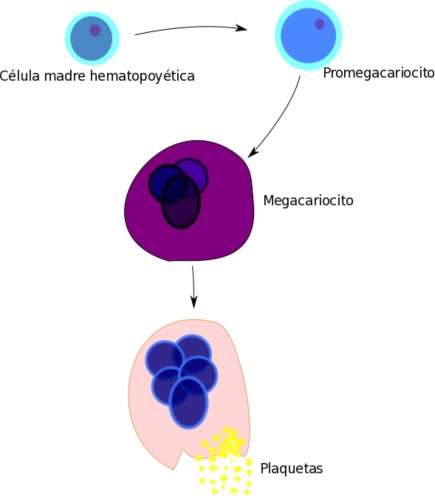
Plaquetas: Nuestra formación es sorprendente y espectacular. Nuestra madre, el megacariocito es una célula poderosa con un núcleo muy grande. Tiene más cantidad de DNA que cualquier otra célula diploide, debido a que en su desarrollo se produce mitosis nuclear sin división celular, de ahí que pueda llegar a tener de 8 a 32 núcleos. Las plaquetas somos porciones de su citoplasma que nos vamos desprendiendo a nivel de unas membranas de demarcación que, como líneas de corte van marcando las áreas del citoplasma que se tienen que ir rompiendo. Nuestra progenitora puede llegar a producir entre 1000 y 3000 plaquetas como nosotras.
Presentadora: ¿Cuántas plaquetas hay circulando por la sangre ahora mismo
Plaquetas: Rondamos entre 150.000 y 400.000 plaquetas por mm³ de sangre. Somos los segundos elementos más numerosos del torrente sanguíneo detrás de los glóbulos rojos, aunque solo 2/3 del total recorremos incansablemente las canalizaciones del sistema sanguíneo mientras que el 1/3 restante se queda holgazaneando en el bazo.
Presentadora: ¿Por qué os llamáis plaquetas? Ese nombre recuerda a las piezas que se utilizan para cubrir paredes o suelos.
Plaquetas: Ese sólo es uno de nuestros nombres, probablemente seamos los elementos corporales con más denominaciones a lo largo de la historia: “Corpúsculos fugitivos”, “cuerpos de desintegración”, “pequeños elementos”, “discos invisibles”, “cuerpos elementales”, “globulitos”, “tercer corpúsculo”, “moléculas diminutas”, “discos incoloros”, etc. El motivo de que nos pusieran tantos nombres es que los investigadores no eran capaces de reconocernos por nuestro tamaño minúsculo, alrededor de las 2-4 μm, aunque también pasamos fácilmente desapercibidas fuera de nuestro ambiente, por que nos abrazamos todas y formamos conglomerados. Fue Giulio Bizzozero en 1882 quien nos identificó como un elemento distinto al resto de componentes sanguíneos y nos puso el bonito y glamuroso nombre de “petites plaques”.
Presentadora: ¿Cuál es vuestra misión en el cuerpo humano?
Plaquetas: Nuestra geometría discoide es ideal para navegar por el torrente sanguíneo. Vigilamos continuamente las paredes de los vasos con el fin de detectar cualquier fallo en la integridad de los mismos. Nuestra labor es impedir escapes de sangre producidos por lesiones vasculares, pegándonos como lapas unas a otras y a la pared dañada, cerrando de esta forma la herida.
Presentadora: ¿Sólo os dedicáis a formar tapones?
Plaquetas: ¿Tapones dices? Si nosotras nos ponemos en huelga, tu, querida presentadora, no sobrevives a la siguiente menstruación. Somos los componentes sanguíneos que primero llegamos a la zona del siniestro, entregándonos al máximo para intentar frenar la hemorragia, al mismo tiempo que enviamos señales de aviso para pedir refuerzos y alertar a las células de defensa. No podemos permitir bajo ningún concepto la pérdida de sangre, ni tampoco el acceso al interior del cuerpo, de microorganismos y sustancias extrañas.
Presentadora: ¿Qué pasaría si vuestro número desciende mucho?¿Nos desangraríamos?
Plaquetas: Eso depende de nuestros niveles en sangre. Valores de 100.000 por mm³ no son muy peligrosos salvo por aumento del tiempo de hemorragia, pero con recuentos menores de 20.000 por mm³ ya se empiezan a presentar hematomas espontáneos en cerebro y en otras partes internas, como mediastino y retroperitoneo y no digamos si siguen bajando.
Presentadora: ¿Cómo es vuestro modus operandi en caso de una herida?
Plaquetas: El primer paso ante un escape de sangre es hacer un torniquete en la herida. Esta medida la lleva a cabo inmediatamente el vaso sanguíneo afectado, produciendo un espasmo vascular, es decir, una vasoconstricción. Inmediatamente llegamos nosotras, preparadas en todo momento para reaccionar ante un evento de este tipo y diligentemente nos adherimos y apilamos unas a las otras formando el agregado plaquetario. Una vez allí, abrimos nuestro botiquín de emergencia, donde tenemos lo necesario para intentar parar la hemorragia y activar el sistema de coagulación. En ese botiquín llevamos moléculas prohemostáticas, procicatrizantes y moléculas activadoras de otras plaquetas. Tenías que vernos en acción, nos volvemos monstruosas, perdemos nuestra forma discoide y nos hacemos esféricas, emitiendo en la superficie pseudópodos a manera de tentáculos para adherirnos mejor, al tiempo que mandamos señales bioquímicas para que se active la cascada de coagulación y se forme el coágulo definitivo.

Presentadora: Me imagino que os morís en el proceso.
Plaquetas: Sí y nos sentimos orgullosas de ello. El coágulo formado, poco a poco tiene que disolverse para dar paso al depósito de colágeno y dar comienzo a la cicatrización de la herida. Afortunadamente, no siempre morimos con las “botas puestas”. Nuestra vida media, si no contamos con incidencias, es de más o menos 1 semana. Si miras al microscopio una muestra de tu sangre es fácil distinguir las plaquetas maduras de las más jóvenes por nuestro tamaño, ya que a medida que envejecemos nos hacemos más pequeñas.
Presentadora: ¿Cómo sabéis si un vaso sanguíneo está dañado si no tenéis ojos para verlo?
Plaquetas: Los vasos sanguíneos por dentro está tapizados por una barrera de células endoteliales que constituyen un embaldosado deslizante para que ningún elemento de la sangre se estanque allí. Cuando este alicatado se altera, quedan expuestos los elementos que se encuentran debajo de él, altamente reactivos. Estos componentes facilones suelen ser el colágeno, la laminina y el factor de von Willebrand que nos están continuamente diciendo “Venid, acercaros y pegaros a nosotros”. Las plaquetas más próximas se acercan y empiezan a adherirse, al tiempo que se activa la cascada coagulativa, mientras que las otras células endoteliales intactas. como si quisieran transmitir calma, elaboran y vierten a la luz vascular sustancias antitrombóticas como prostaciclina, trombomodulina, etc., para que en ningún momento se produzca una peligrosa coagulación en bloque de toda la sangre del torrente sanguíneo.

Presentadora: ¿Para qué sirven lo que lleváis en esos gránulos que parecen bolsas?
Plaquetas: Son nuestros polvitos mágicos, aunque debemos llamarlos “conjunto de almacenamiento” con prostaglandinas, serotonina, glucógeno y glucógeno sintetasa, factor plaquetario 3, lípidos, etc. Estas moléculas favorecen la agregación y la coagulación, así como el reclutamiento y activación de más compañeras.

Presentadora: ¿Cómo os movéis?
Plaquetas: Tenemos microtúbulos y microfilamentos que permiten contraernos y desplazarnos gracias a la energía que producen nuestros motores, las mitocondrias. Nuestro sistema contráctil es parecido al de un músculo, contamos con trombostenina A que es similar a la actina muscular y trombostenina M, un símil de la miosina, aunque consumimos más cantidad de oxígeno que el músculo en reposo.
Presentadora: Una pregunta tendenciosa, ¿qué tal os lleváis con la aspirina?
Plaquetas: ¿Cómo nos vamos a llevar? Fatal. La aspirina y otros antiinflamatorios no esteroideos como el ibuprofeno, la indometacina y el metamizol, alteran nuestra función ya que inhiben la cicloxigenasa 1, impidiendo la formación de tromboxano A2. Nosotras necesitamos el tromboxano A2 y otras moléculas como el ADP y la epinefrina (que llevamos en nuestros gránulos ) para reclutar más plaquetas de apoyo y de esa forma, trombosar la zona lesionada para frenar el escape de sangre. La aspirina no deja que nos abracemos unas a otras y formemos el trombo. Lo más trágico es que las plaquetas alteradas por la aspirina nunca más recuperan su función, sólo con la llegada de otras plaquetas nuevas y la muerte de las afectadas desaparecerá el efecto del fármaco.
Presentadora: ¿Existe alguna prueba sencilla para determinar si vuestro funcionamiento es correcto?
Plaquetas: Sí de hecho hay una prueba muy utilizada, llamada “técnica de Ivy” que consiste en hacer un pequeño corte en el antebrazo (de 1 cm de largo y 1 mm de profundidad) y medir el tiempo que tarda en parar el sangrado. El tiempo de hemorragia normal suele ser entre 3-8 minutos. Un tiempo corto o muy alargado es que algo va mal.
Presentadora: Muy bien, plaquetas es la hora de la despedida. Os dejamos seguir patrullando por el torrente sanguíneo, no vaya a ser que por culpa nuestra, se forme un trombo aquí mismo por teneros tanto tiempo paradas.

Señoras y señores, espero que les haya gustado el post de hoy y les esperamos en nuestro siguiente episodio de «Moléculas para el mundo” con una molécula muy tenebrosa, la célula cancerígena.
Mª Jesús
